Пищевая аллергия у ребенка: как понять, что у малыша непереносимость продуктов, и как устранить проявления аллергии
Согласно ВОЗ, более 17,3% младенцев и детей раннего возраста страдают от симптомов пищевой аллергии. Эта цифра увеличивается с каждым годом. У детей этой возрастной группы подтвержденная распространенность заболевания находится в диапазоне от 6 до 8%, а у подростков - от 2 до 4%.
Многие родители не могут понять, почему их ребенок реагирует таким образом на свежие и качественные продукты. Даже если ребенок не ест ничего вредного, его организм может выдавать симптомы пищевой аллергии, такие как сыпь и покраснение кожи. Если у вашего ребенка есть пищевая аллергия, вам может быть интересно узнать, что делать, чтобы помочь ему. В этой статье мы подробно расскажем о причинах пищевой аллергии и о том, как облегчить жизнь ребенка, страдающего от этого заболевания.
Детская пищевая аллергия: как ее узнать и какие симптомы проявления?
Вопрос о том, что такое пищевая аллергия, остается актуальным. Ведь, некоторые дети могут есть любые продукты, без всяких последствий, а у кого-то маленький кусочек шоколадки, способен вызвать целый «букет» нежелательных реакций.
Хотя заболевание является широко распространенным, официальной диагностики «пищевая аллергия» не существует. Ожидается, что в 2019 году Всемирная организация здравоохранения включит ее в Международную классификацию болезней (МКБ).
По определению Союза педиатров России, пищевая аллергия – это патологическая реакция организма на продукты питания, в которой находятся иммунные механизмы. Иммунная система ребенка принимает тот или иной белок в пище не как полезный компонент, а как что-то чрезвычайно опасное, и начинает вырабатывать против него защитные антитела.
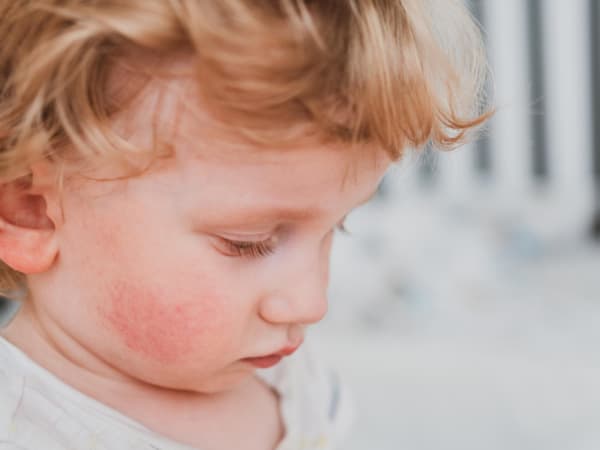
Симптомы проявления пищевой аллергии могут быть разными в каждом возрастном периоде ребенка. Первое проявление может быть атопическим дерматитом, то есть изменениями кожного покрова. На коже возникает покраснение вокруг рта или ануса, сопровождающееся зудом. Даже при тщательном уходе за кожей малыша опрелости становятся стойкими. При дальнейшем воздействии аллергена на организм, у ребенка нередко начинают проявляться нарушения работы желудочно-кишечного тракта. Это выражается в частом срыгивании, возникают вздутия живота. Стул становится жидким и может содержать слизь, или, наоборот, возникают частые запоры. У малыша портится настроение, он капризничает, может отказываться от еды. Рвота может появляться сразу же после еды или в течение ближайших двух-трех часов, при этом в рвотных массах обычно содержится большое количество непереваренной пищи.
С возрастом проявления пищевой аллергии могут переходить в хроническую фазу. Подверженность детской пищевой аллергии могут возрастать. У деток возникают новые участки поражения кожи, который сильно чешутся и поражения на коже ногтями или посторонними предметами приводят к вторичному инфицированию.
Очень важно знать, что пищевая аллергия может привести к дисбактериозу и другим серьезным нарушениям, включая отек Квинке и даже анафилактический шок, которые уже угрожают жизни ребенка. Мальчики от года до полутора лет входят в группу особого риска, где анафилаксия встречается примерно в 5% случаев.
Причины пищевой аллергии
Возникающая при повторном употреблении аллергена в организме ребенка, пищевая аллергия начинается с сенсибилизации. Это означает, что иммунная система запоминает аллерген как чужака, и при следующем употреблении продукта с этим аллергеном она начинает активно с ним бороться, вызывая аллергическую реакцию. У грудничков возникновение аллергии связано также с функционированием их пищеварительной системы, которая обычно плохо справляется с аллергенами. Однако, любая мама, будь она беременна или уже родила, должна понимать, что пищевая аллергия может быть унаследована от родителей. Если один из родителей страдает аллергией, шанс ее развития у малыша составит примерно 37%, а если оба – риск возрастет до 60%.
Аллергия связана также с курением матери во время беременности, гипоксией плода при родах или во время беременности, а также с неправильным рационом беременной женщины, употреблением в пищу аллергенов, содержащихся в орехах, цитрусовых, рыбе, шоколаде, яйцах, и других продуктах.
Дети, которые рождены недоношенными или на искусственном вскармливании, также находятся в группе риска развития пищевой аллергии. Белок коровьего молока, который входит в большую восьмерку наиболее аллергенных продуктов, может способствовать возникновению аллергии у ребенка в первый год жизни. После первого года жизни заболеваемость снижается до 1%.
Помимо белка коровьего молока, хлебобулочные изделия, содержащие глютен, яйца куриные, рыба и морепродукты, орехи, арахис и соевые продукты также могут вызывать пищевые аллергии. Поэтому для родителей детей-аллергиков важно внимательно следить за информацией на этикетках.
Если мама кормит малыша грудью, риск возникновения аллергии достаточно низок. Критичным периодом является время введения прикорма — у некоторых детей пищевые продукты, введенные в рацион, могут вызвать резкую аллергическую реакцию. Поэтому новые продукты следует вводить буквально по одному, начиная с минимальных порций и внимательно наблюдать за состоянием ребенка. Для детей, которые уже имеют пищевую аллергию, может быть трудно самостоятельно выявить аллерген, и только аллерголог-иммунолог может помочь с выявлением и лечением.
Статья “Лечение и профилактика пищевой аллергии у детей”
Для лечения пищевой аллергии у ребенка врачи начинают с ограничения употребления продуктов-провокаторов. Если ребенок кормится только грудным молоком, то маме назначают ограничительную диету. Чтобы избежать случайного приема продукта-аллергена, очень важно продумать все способы и проинформировать родителей о возможных перекрестных реакциях. Диета должна быть полноценной, чтобы обеспечивать как мать, так и ребенка всеми необходимыми питательными веществами и витаминами.
Для ребенка, страдающего аллергией на пищу, нежелательно начинать прикорм до полугода. Кроме того, новые продукты должны вводиться постепенно, только по одному и в маленьких дозах. Коровье молоко, пшеница, орехи, куриные яйца могут быть введены в рацион ребенка только после двух лет.
Чтобы на время купировать симптомы аллергии, педиатры рекомендуют антигистаминные препараты второго поколения. Однако длительный прием в целях профилактики не рекомендуется. Для борьбы с воспалением и зудом кожи проводится терапия с учетом патологических изменений кожного покрова и особенностей общего самочувствия ребенка. Терапия также должна направляться на восстановление барьерной функции кожи и ее водно-липидного слоя. Регулярный уход за кожей малыша также является очень важным, и он должен стать для мамы такой же каждодневной обязанностью, как кормление или купание.
Нельзя забывать, что при лечении аллергии у детей самого младшего возраста решающую роль играет состояние желудочно-кишечного тракта. Если у малыша есть нерегулярное опорожнение кишечника, запоры или диарея, сильные и частые колики, или если в кале есть непереваренные частички пищи, то необходимо немедленно сообщить об этом лечащему врачу. Возможно, ему будет назначен курс пребиотиков и пробиотиков. В некоторых случаях такой курс назначается для профилактики с целью предотвратить нарушения в работе ЖКТ и снизить проявления аллергии.
Если у ребенка возникли первые подозрения на пищевую аллергию, родители должны немедленно показать его врачу-аллергологу. После уточнения диагноза врач выдает “паспорт больного аллергическим заболеванием”, в котором указывается диагноз, перечень продуктов, вызывающих аллергию, а также необходимые меры первой помощи при возникновении приступа и телефоны медицинского учреждения, в котором наблюдается ребенок. Паспорт и медикаменты для снятия приступа следует всегда иметь при себе.
Фото: freepik.com